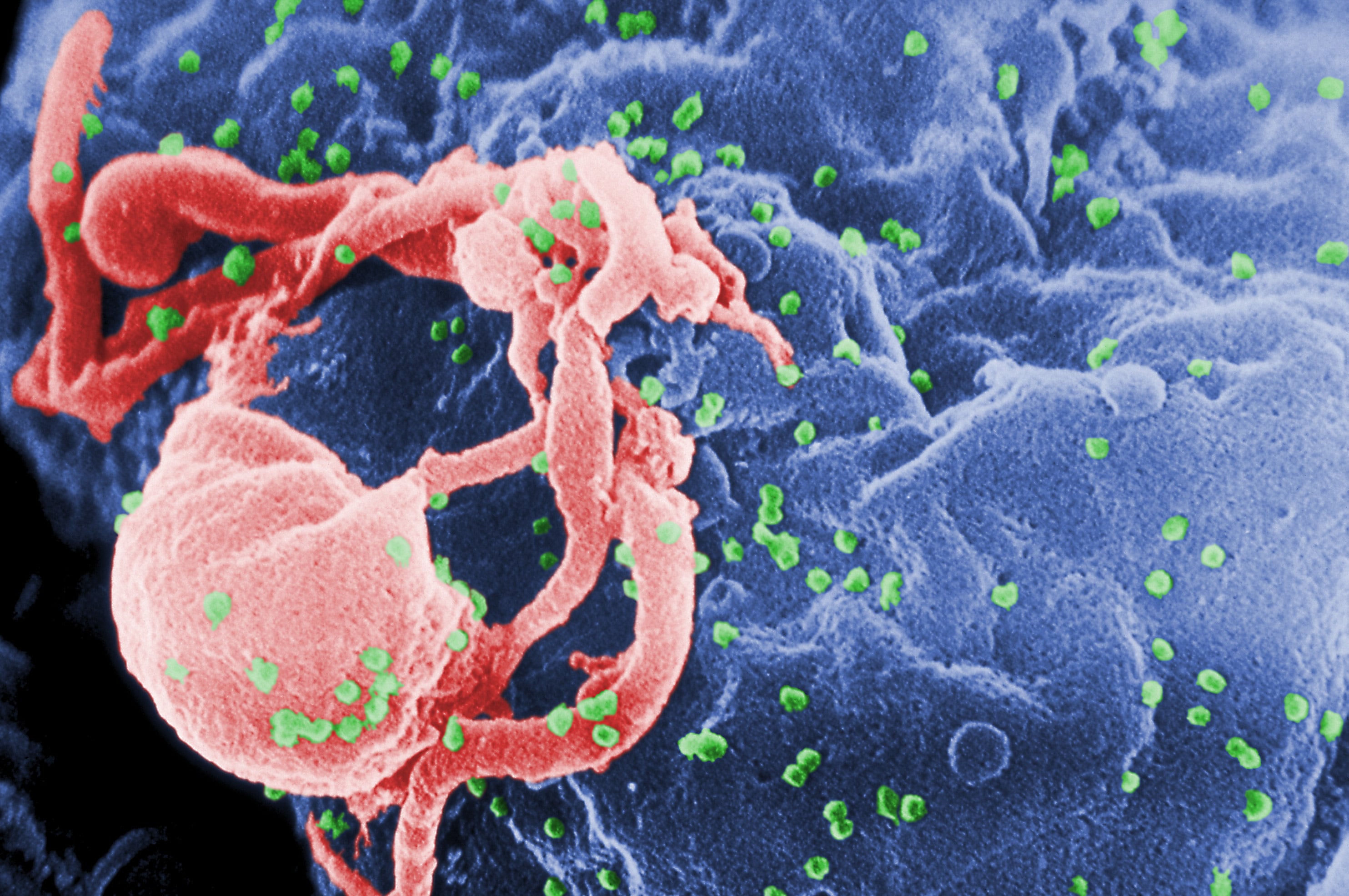
Ciudad de México. Han pasado más de tres décadas y media desde que el ser humano descubrió el virus de inmunodeficiencia humana (VIH) y cómo este atacaba al sistema inmunitario hasta debilitarlo y provocar la muerte.
La ciencia se ha dedicado a estudiarlo desde entonces, pero la habilidad de este microorganismo para mutar (cambiar su genética), sus muchas variedades y su forma de interactuar con el sistema inmunitario lo hacen sumamente escurridizo, razón por la cual aún no se cuenta con una vacuna y cura definitivas.
Este fue precisamente uno de los temas abordados durante la Conferencia Mundial de Ciencia del VIH (IAS 2019) que tuvo lugar esta semana en Ciudad de México. La Nación participó en el programa de prensa de este evento.
¿Por qué desvela este virus a los investigadores? Las razones son muchas, pero bien vale ir paso a paso.
Un virus muy variado...
La inmensa variedad y lo diferente que es hace que sea un reto para los científicos que lo estudian.
Hay dos tipos de VIH: el VIH 1 y el VIH 2. El 1 es el más estudiado porque es el más común, agresivo y mortal, el 2 básicamente solo sen encuentra en África y no es tan dañino.
El tipo 1, a su vez, se divide en 11 subtipos principales: A1, A2, B, C, D, F1, F2, G, H, J y K, todos ellos comparten muchas características, pero también tienen sus diferencias y por eso su combate es más complicado.
A esto se le suma que cada virus tiene su genética particular.
LEA MÁS: VIH Positivo: asi se vive con el virus en la Costa Rica de 2019
Un huésped complicado
Cuando va a infectar a alguien, este virus se encuentra con una cantidad de factores que hacen que el individuo sea más o menos propenso a una infección.
Cada persona tiene una genética, un metabolismo, un sistema inmunitario, una acidez y hasta una microbioma (microorganismos que viven en el cuerpo humano) muy diferente, que los hace más o menos vulnerables. El estilo de vida también pesa.
“Los genes del virus y del paciente confluyen y trabajan en conjunto. Depende de si la genética del virus es muy agresiva y de si la persona tiene genes que más bien debilitan el sistema inmunitario, o viceversa”, destacó el virólogo István Bartha, del Instituto Global de Salud de la Universidad Politécnica de Lausana, Suiza.
A esto se le une el que, en la mujer, la microbiota de la vagina puede hacer que, según su composición, esta se inflame y haga más fácil la llegada del virus.
“Estamos estudiando la microbiota de toda la vagina y de las mucosas en los órganos sexuales para ver cómo juegan con el VIH y cómo podremos prevenir una infección”, expresó el martes pasado Adam Burgener, investigador del Instituto Nacional de VIH y Retrovirología de Canadá, en la sesión plenaria de IAS 2019.
LEA MÁS: Paciente estaria libre de VIH luego de un trasplante con celulas madre
Infección y mutación
El VIH es un virus mayoritariamente de transmisión sexual, viaja en los fluidos que se intercambian durante las prácticas sexuales y así ingresa al cuerpo humano. Mas hay otras formas de transmisión menos frecuentes, como transfusiones con sangre infectada y el uso de agujas contaminadas.
Este microorganismo requiere un organismo humano para subsistir y reproducirse. Con ese fin, el material genético del virus se inyecta en las células inmunitarias y las destruye. En otras palabras, poco a poco “coloniza” las diferentes células de las defensas del cuerpo.
Pero, en su lucha por mantenerse en el organismo, cambia constantemente. Según explicó Myron Cohen, investigador de la Universidad de Carolina del Norte, cada vez que el virus se reproduce, muta.
Al principio, el sistema inmunitario logra combatir el virus, pero conforme el VIH avanza y se replica, ya el organismo no logra defenderse, porque está luchando contra otro virus muy diferente al inicial.
Si no se controla, mata a la persona
Si la persona que porta el virus no sigue al pie de la letra el tratamiento antirretroviral, este patógeno puede desencadenar en sida (síndrome de inmunodeficiencia adquirida), que se da cuando ya las defensas del organismo están muy bajas.
En este caso, las llamadas enfermedades oportunistas llegan. Se trata de cualquier infección con cualquier bacteria o virus, que sería fácilmente remediada con un sistema inmunitario normal, pero que en alguien con sida causa daños graves a la salud, incluso la muerte.
LEA MÁS: Cientificos descubren nueva ruta que usa el VIH para burlar el sistema inmunitario
Continúan sus misterios
De acuerdo con Carlos del Río, investigador de la Universidad de Emory en Estados Unidos, aún hay muchos misterios que siguen sin resolverse, a pesar de tantos años de investigación.
“Aún no sabemos cómo controlarlo, y eso es clave para encontrar una vacuna. No sabemos todavía con total certeza cómo interactúa con el sistema inmunitario y saber esa interacción es vital para tener una vacuna que resista todas las mutaciones del virus”, enfatizó del Río.
Otra de las dudas es qué sucede con el reservorio: la baja cantidad del VIH que siempre permanece en la sangre aunque la persona tenga su enfermedad controlada. ¿Por qué? ¿Cómo puede eliminarse del todo? Responder a esa interrogante podría conducir a la cura.
Mientras tanto, los científicos dicen que no se cansarán de luchar hasta lograr encontrarle el punto débil a este virus y así acabar con una epidemia que ha afectado a 38 millones de personas en los últimos 35 años.
LEA MÁS: El dia que las calles de San Jose tomaron la palabra
