
Andrea Picado Zamora tenía 33 años cuando le diagnosticaron cáncer de mama triple negativo, un subtipo con opciones de tratamiento reducidas.
Esta maestra de Enseñanza Especial y vecina de Calles Fallas, de Desamparados, recibió todos los ciclos de quimioterapia que su oncóloga le prescribió; luego, se sometió a una mastectomía radical del pecho derecho y, finalmente, radioterapia.
Cuando el protocolo estándar terminó, la doctora le recetó pembrolizumab, cuyo nombre comercial es Keytruda, un medicamento oncológico que ayuda al sistema inmunológico a identificar y destruir las células cancerosas.
Sin embargo, la Caja Costarricense de Seguro Social (CCSS) se lo denegó. La razón fue el costo del fármaco, según el papel que el entregó la entidad.
Este es el medicamento en el que más dinero gasta la CCSS y por el que más recursos de amparo recibe de parte de pacientes, quienes acuden a la Sala Constitucional para reclamar el tratamiento.
Hace dos años, cada dosis de este medicamento le costaba a la Caja $2.900 y a nivel privado ronda los $5.000. Por ello, el Seguro Social no se lo receta a todos los pacientes, al tiempo que los pacientes no lo pueden comprar por sus propios medios.
Tampoco hay opciones de buscar un fármaco similar. Esta inmunoterapia solo es producida y comercializada por la farmacéutica Merck & Co. (MSD), que tiene su patente protegida al menos hasta el 2028.
Ahora, tras una negociación de dos años —declarada confidencial—, la CCSS logró una reducción y adquiere este medicamento en $1.440 por dosis, un 49,6% menos, lo que permitirá suministrarlo a pacientes con 21 tipos de tumores cancerígenos.
Este reportaje forma parte de la investigación global, La medicina del millón (The Cancer Calculus), coordinada por el Consorcio Internacional de Periodistas de Investigación (ICIJ, por sus siglas en inglés).
El víacrucis de la familia Picado
Ante la negativa, su papá, Víctor Picado, pasó casi un mes entero yendo al Hospital San Juan de Dios a buscar directores, farmacólogos y funcionarios.
Su objetivo era que el centro médico les entregara la respuesta formal del rechazo para poder presentar un recurso de amparo.
“De hecho, ya lo conoce todo mundo en el San Juan de Dios”, bromeó Andrea, hoy de 36 años.
El documento —una carta que la institución no emite automáticamente y que el paciente debe solicitar en ventanilla— tardó cerca de un mes en llegar.
Briceida Cantillo Hernández, presidenta de la Asociación Nacional Segunda Oportunidad de Vida (Anasovi), organización que desde el 2011 interpone recursos de amparo en favor de pacientes oncológicos, describió esta espera como uno de los nudos más absurdos del proceso y duros para pacientes y familias.
“A veces duran de 22 días a un mes para contestarle, y es solo para sacar una fotocopia al paciente”, explicó Cantillo. “En todo esto, se pierde por lo menos un trimestre”, agregó.
El amparo como único camino
Con la carta en mano, la familia Picado se acercó a Anasovi y Andrea logró interponer un recurso de amparo ante la Sala Constitucional. Y ganó. “Creo que tuve suerte, la verdad”, subrayó.
El proceso completo —desde el rechazo formal de la CCSS hasta la primera dosis— le tomó casi dos meses y 21 días: un mes esperando el rechazo escrito que su papá buscó sin pausa, otro mes para que el amparo fuera declarado con lugar, y 21 días más hasta recibir la primera dosis.
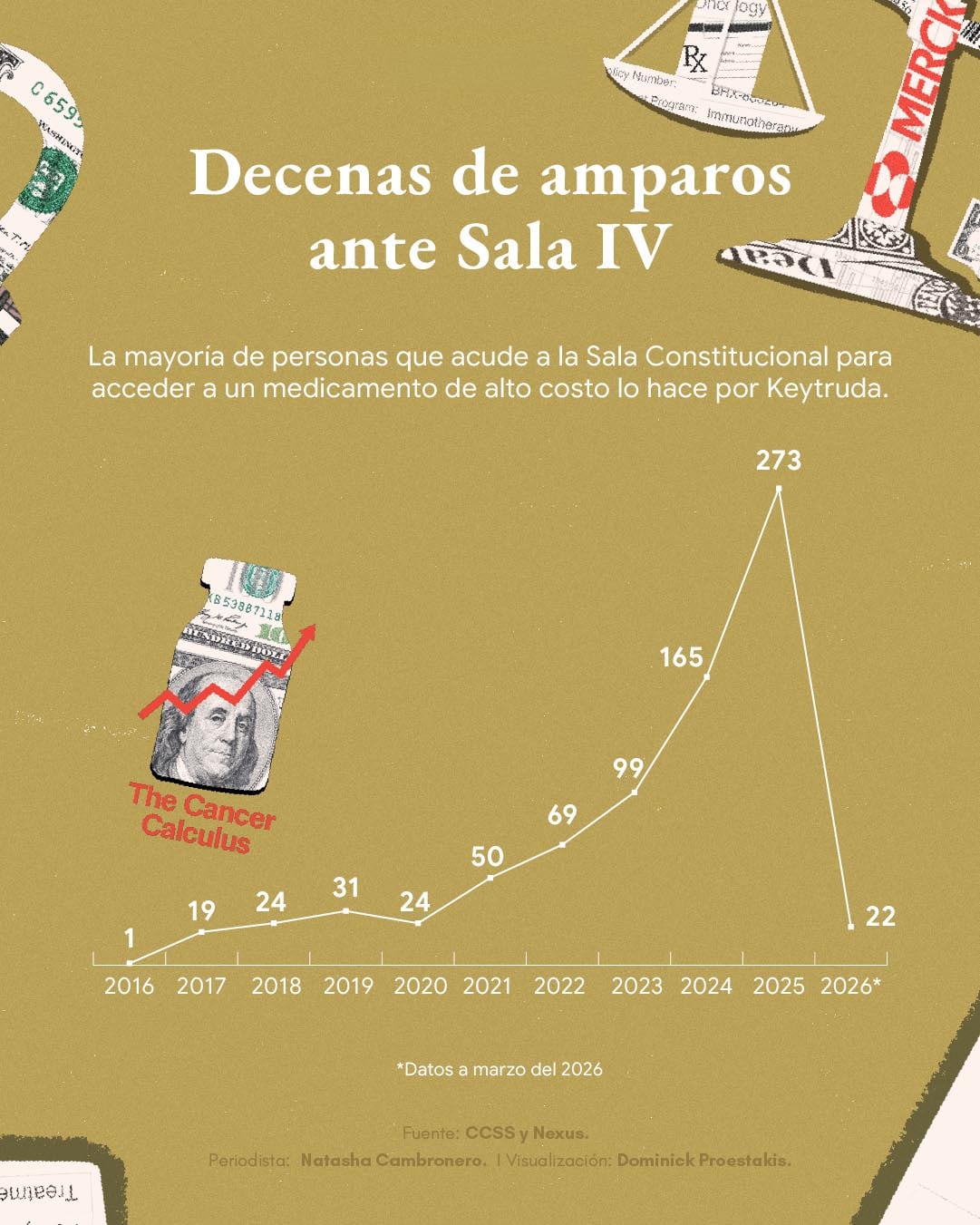
Solo en el 2024, la Caja recibió 648 recursos de amparo por medicamentos de alto costo y, de esa cifra, 165 (el 25%) fueron para pembrolizumab (Keytruda).
En el segundo lugar, se ubicó el nintedanib — que se usa para tratar la fibrosis pulmonar— con 48 amparos, es decir, el 7,4%. Los restantes 435 recursos fueron para otros 54 medicamentos, de acuerdo con datos suministrados por el Seguro Social.
El año pasado, la tónica se mantuvo. En la plataforma Nexus, de jurisprudencia del Poder Judicial, aparecen 273 sentencias de la Sala Constitucional vinculadas a Keytruda. Y en los primeros tres meses de este 2026, van 22.
Una burocracia casi tácita
El doctor Larry Ramírez Chavarría, vocero del Colegio de Farmacéuticos de Costa Rica, detalló que esta ruta se ha convertido en una burocracia casi tácita: el Comité Central de Farmacoterapia rechaza la solicitud y el paciente tiene lista la acción de amparo para interponerla casi en paralelo, porque el rechazo es previsible.
“El problema es que la Sala no es un ente técnico desde el punto de vista médico. ¿Qué puede hacer un magistrado para determinar si el tratamiento es el idóneo? Tiene que confiar en lo que dice el médico tratante. Y mientras tanto, la persona dura meses en ese proceso”, dijo Ramírez.
El Comité Central de Farmacoterapia (CCF) es el órgano asesor permanente de la CCSS que confecciona la Lista Oficial de Medicamentos y autoriza si se entrega un fármaco o no. Se reúne solo una vez por semana.
Sus rechazos frecuentes se justifican con el argumento de que los tratamientos disponibles no se han agotado, y en el peso del costo sobre la sostenibilidad institucional.
No obstante, el doctor Ramírez reconoció que el filtro es necesario —existen tratamientos costosos que no ofrecen diferencias reales en sobrevida—, pero cuestionó que el comité no pondere con suficiente peso la calidad de vida del paciente.
El trámite
Cuando un médico tratante solicita el medicamento, el paciente debe elevarlo al comité local de farmacoterapia del hospital donde es atendido. Ahí se evalúa el caso y luego se eleva al CCF, cuyos integrantes se reúnen una vez por semana.
Si los casos no alcanzan a revisarse en esa sesión, quedan para la siguiente. Si la sesión cae en feriado, se posterga una semana más.
“El paciente no tiene tiempo; a eso me refiero”, recalcó Briceida Cantillo, quien aseguró que ha tenido casos de pacientes que, con el recurso de amparo declarado con lugar, mueren en el proceso burocrático antes de la primera dosis.
“Si el Comité Central no mete velocidad, los casos se acumulan. Luego pasan más días hasta que responden al hospital. Si el paciente no está atento o vive fuera del Gran Área Metropolitana, se entera en la próxima cita. Pasan así un mes, dos meses para descubrir que el medicamento fue rechazado”, explicó la presidenta de Anasovi.
Incluso, cuando la Sala IV ordena la entrega, el proceso no termina. El caso pasa al Área de Adquisiciones de Bienes y Servicios de la CCSS, que Cantillo calificó como “la peor penuria que tiene un paciente para el acceso al medicamento”.
La institución tiene 15 días para hacer la entrega. Si no cumple, el paciente debe presentar una solicitud de cumplimiento de sentencia. Luego, plantea una segunda. La tercera solicitud implica consecuencias legales para los funcionarios.
“Mágicamente, aparece el medicamento en manos del paciente, pero ¿cuánto tiempo llevó el paciente sin él?”, preguntó Cantillo.
La respuesta, en al menos un caso que documentó la presidenta de Anasovi, fue la muerte.
Se trató de una mujer con cáncer de riñón que ganó el recurso de amparo cuando aún estaba en buen estado de salud. Ella falleció antes de recibir el medicamento aprobado.
“Tengo las fotos de ella, lo bien que estaba esa señora cuando se ganó el recurso”, relató. “En todo ese lapso de tiempo, la paciente falleció sin recibirlo”, agregó.
El costo real del pembrolizumab
El medicamento en cuestión —pembrolizumab, comercializado como Keytruda— es un anticuerpo monoclonal.
En la CCSS, un frasco de 25 mg/ml ha llegado a costar hasta $2.900; en el sector privado, hasta $5.000. No se trata de un tratamiento de ciclo fijo: el oncólogo evalúa la respuesta del tumor y decide si continúa, si modifica la dosis o si agrega otro componente. Puede extenderse durante meses.
El oncólogo Allan Ramos Esquivel, catedrático de Farmacología de la Universidad de Costa Rica y jefe del servicio de Oncología Médica del Hospital San Juan de Dios, también cuestionó su difícil acceso.
“Han pasado casi diez años desde su comercialización y hoy se conoce con más detalle su seguridad y efectividad. Decisiones que antes se tomaban en cuenta en este proceso hoy ya son cosa del pasado”, afirmó Ramos.
Sin embargo, reconoció que el problema de fondo persiste: “El costo es muy alto para cualquier país, y mucho más para Costa Rica. De ahí la necesidad de negociar con las industrias y proponer alternativas de pago”.
‘Decidí luchar hasta donde Dios quiera’
Andrea Picado recibió pembrolizumab durante un año completo, de junio del 2023 a junio del 2024. Hoy sigue otro tratamiento con un medicamento diferente. Come mejor. Camina mejor.
Cuando habla del diagnóstico y de todo lo que vino después —la quimioterapia, la cirugía, los meses de gestiones, la incertidumbre— su voz no desprende amargura.
“Creo que a la mayoría de la gente cuando le dicen cáncer, oye ‘muerte’. Pero soy muy espiritual, confío mucho en Dios desde pequeña. Decidí luchar hasta donde Dios quiera. Ha sido angustiante, no le voy a decir que no, doloroso, y es esa incertidumbre de si mañana voy a amanecer viva, pero toda esa paz, toda esa fuerza que puedo transmitir, viene de Dios”, contó.
Mencionó también la red que la sostuvo: familia, primos, tíos, padres, hermanas, sobrinos y amigos. “Jamás imaginé que iba a tener una red de apoyo de ese tamaño”, dijo.
Su conclusión sobre el cáncer es breve y no admite matices: “Hay que agarrarlo por los cuernos y echar pa’lante”.

