
Aquella noche del 2005 fue la primera vez que el infectólogo pediatra Rodney Willoughby se enfrentó directamente con el virus de la rabia; sabía lo letal que era y que podía matar a la paciente que tenía en frente en cuestión de una semana o menos.
Sin embargo, una idea suya, sumamente arriesgada y que nadie había intentado anteriormente, fue lo que le terminó salvando la vida a esa joven de 15 años que no había recibido la vacuna contra esta enfermedad.
Hoy, dicha creación de Willoughby se conoce como el protocolo Milwaukee y ha salvado a 32 personas en todo el mundo. En estos momentos es la solución con la que médicos del Hospital San Juan de Dios están tratado al biólogo tico de 43 años infectado con rabia.
LEA MÁS: Virus de la rabia tiene a biólogo de 43 años en Cuidados Intensivos del San Juan de Dios
Willloughby conversó la tarde de este viernes con La Nación vía telefónica desde el Hospital de Niños de Wisconsin, Estados Unidos, donde trabaja desde hace 13 años. El especialista está pendiente de la evolución del paciente costarricense mediante un chat de Whatsapp, por el cual comparte información e imágenes y asesora a los profesionales nacionales.
Durante la entrevista explicó cómo la idea aplicada en la quinceañera, que fue en su momento una medida desesperada, hoy es usada en todo el mundo y, según estadísticas, logra salvar al 25% de los pacientes (32 personas en los últimos 13 años, 18 de ellas tratadas directamente por Willoughby y su equipo).
Este es un porcentaje muy alto si se considera que el método tradicional con antivirales solo ha librado de la muerte a cinco afectados por rabia en toda la historia (mucho menos de un 0,01% de los casos).
Primer paso: conocer al enemigo
¿En qué consiste este tratamiento? Para entenderlo bien, primero debemos comprender cómo funciona la rabia humana y qué le hace al organismo.
La rabia es causada por un virus del género Lyssavirus. “Es un virus sencillo, solo codifica cinco proteínas, muy pocas en comparación con otros, pero no sabemos por qué es tan agresivo en los seres humanos, no hemos logrado entenderlo del todo bien para ‘desarmarlo’ una vez que los síntomas comienzan a manifestarse”, destacó el infectólogo estadounidense.
Este microorganismo se hospeda en mamíferos (no puede “sobrevivir” fuera del huésped) y se transmite a los humanos a través de una mordedura o arañazo. Si la saliva del animal entra en contacto con la herida abierta causada por dicha mordedura o arañazo, el virus “viaja” en la saliva y se interna en los tejidos del cuerpo.
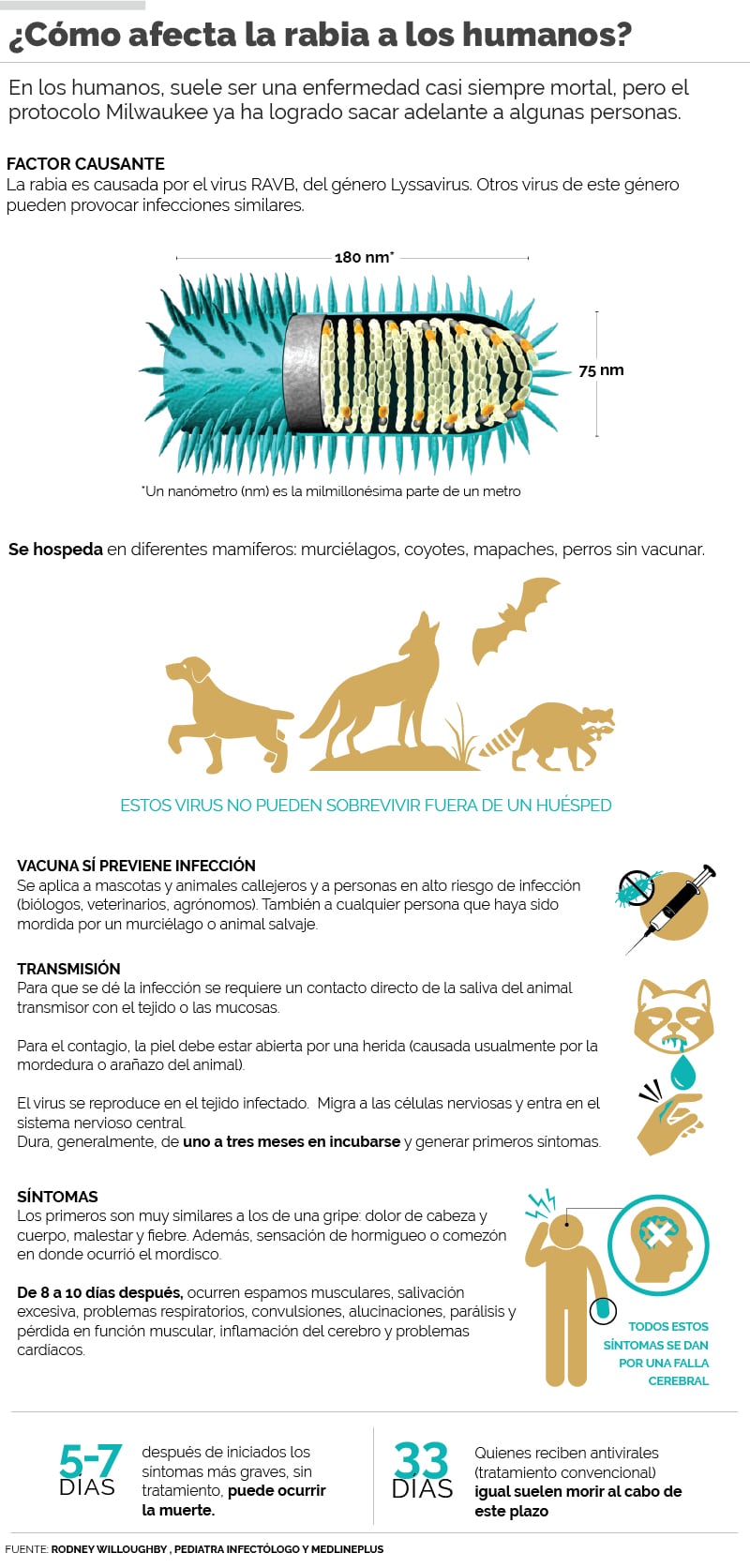
El período de incubación es variable, la literatura médica registra casos en los que se han dado síntomas tan solo días después de la infección, aunque también se dan casos de años entre el evento y la primera manifestación del mal. Sin embargo, en términos generales, este período usualmente toma de uno a tres meses.
La vacuna antirrábica es de las más eficaces del arsenal médico, pero para que realmente funcione debe aplicarse antes de la exposición a la mordedura del animal, o previo a que comiencen los síntomas. Por esta razón es que se recomienda a la población de riesgo (biólogos, zoólogos, agrónomos y personas que trabajen directamente con animales) vacunarse, y se pide a quien haya sido mordido por un animal salvaje solicitar ser vacunado inmediatamente, aún cuando se sientan bien.
“Por eso es vital que dejemos a los animales salvajes en su hábitat. Podemos admirarlos, verlos, pero no los toquemos”, enfatizó Willloughby, quien también es profesor en el Hospital Universitario de Wisconsin.
¿Qué pasa en un paciente que no logró ser vacunado? El virus se replica en el tejido infectado y comienza a “colonizar” las células nerviosas. De allí migra al sistema nervioso central con un objetivo claro: apoderarse del cerebro de la persona.
Mientras tanto, el paciente registra síntomas fácilmente confundibles con los de una gripe común: dolor de cabeza y cuerpo, malestar general y fiebre. No obstante, hay una señal que sí puede despertar las sospechas: una sensación de hormigueo justo en el sitio donde se dio la infección.
El virus es hábil y comienza a “gobernar” el cerebro del paciente antes de que el sistema inmunitario reaccione. Las manifestaciones son muy diversas, pero incluyen salivación excesiva, espasmos musculares, temblores, convulsiones, problemas respiratorios, alucinaciones, pérdida de función muscular, problemas cardíacos, entre otros.
“Hemos visto casos de pacientes mordidos por un mismo animal que tienen síntomas diferentes y evolucionan de forma muy distinta. Mucho depende del sistema inmunitario del individuo y de cómo logre defenderse. Hay varios factores también, la edad, el metabolismo, si tiene diabetes o no. Por eso la respuesta depende del paciente, todos somos diferentes, únicos”, destacó Willloughby.
Y añadió: “Sí hemos visto diferencias entre la rabia transmitida por perro y la rabia transmitida por murciélago. Por lo general, hay problemas cardíacos en la rabia canina. En cambio, el edema cerebral es más común en la rabia causada por murciélagos”.
Si el paciente no es tratado, la muerte sobreviene de ocho a diez días después de la manifestación de estos síntomas. Si es abordado con el método común de antivirales, puede llegar a unos 33 días, aunque la literatura médica habla de cinco personas que han logrado salvarse, pero solo una no había sido vacunada anteriormente.
LEA MÁS: Médico de EE.UU. que salvó a enfermos de rabia asesora a hospital en atención de biólogo infectado
‘Reiniciar’ el cerebro para buscar la solución

Aquella noche del 2005, con una paciente crítica ante él y una familia desesperada, Willoughby tenía solo 24 horas para buscar una solución.
“Ni siquiera me puse a indagar sobre tratamientos de rabia, ya sabía que no funcionaban. Necesitaba ver otras cosas”, recordó.
La información que tenía era que la quinceañera había sido mordida un mes antes por un murciélago en su dedo índice. Fue solo un pequeño rasguño y la herida se lavó y se desinfectó.
Como infectólogo, él ya sabía la forma en la que los virus atacan al cuerpo y sus estrategias para “disfrazarse” ante el sistema inmunitario. El virus de la rabia tiene esta característica particular de tener como objetivo claro el cerebro de su humano hospedero y llegar en una velocidad mayor a la que tenía el sistema inmunitario para comenzar a actuar.
También, había notado que, en casos anteriores de rabia, cerca del día número siete después de los síntomas más graves se producía un paro cardiorrespiratorio y que en muchos casos culminaba con la vida del enfermo.
¿Pero qué pasaba si se sedaba del todo al paciente y así se ponía a dormir al cerebro? ¿Esto “frenaría” la acción del virus y le daría al sistema inmunitario tiempo para reaccionar y crear anticuerpos para atacar al enemigo? ¿Serviría esto para ganar tiempo y reunir al “ejército” necesario? Fueron algunas preguntas que se planteó Willoughby.
“Ya habíamos tenido casos en los que se dormía a una persona por una semana para evitar convulsiones, ¿podía entonces suceder algo similar para evitar el paro cardiorrespiratorio?”, rememoró el especialista.
Agregó: “yo tenía solo tres meses de haber llegado a ese hospital y no conocía a todos los especialistas. Entonces le pedí al director reunir a neurólogos, intensivistas e internistas para preguntarles su opinión sobre esta idea”.
El consejo médico estuvo de acuerdo en que tenía sentido intentarlo. Nunca se había hecho anteriormente, pero sí podría ser una solución.
“Pero como siempre que es la primera vez que intentas algo el riesgo de que el paciente muera es mayor, no lo dimos como primera opción a los padres. La dimos como una tercera opción. La primera era el tratamiento convencional, el cual ya sabíamos que no funcionaba. La segunda era enviarla a casa con tratamiento paliativo y que muriera con sus padres y, por último, les ofrecimos nuestra idea”, apuntó Willoughby.

El especialista continuó: “es una familia muy católica, ellos lo pusieron en oración y decidieron que iban con esta opción, como una esperanza. Yo también soy católico y sé que, más allá de ser un hombre de ciencia, hay una mano divina que mueve todo, pero debía comunicar las opciones que la ciencia tenía, y esto nunca se había hecho. Ellos pusieron a su hija para que la ciencia también viera si esto podía dar esperanzas a alguien más o si era la confirmación del camino que no debía tomarse”.
Luego de dormir a la paciente profundamente por siete días y dejar que el sistema inmunitario se defendiera, vieron que, efectivamente, la joven registraba anticuerpos contra el virus de la rabia.
La muchachita regresó a su casa 76 días después de su internamiento. Hoy es una mujer con una vida normal, tiene 28 años, es veterinaria, está casada y es madre de tres hijos: gemelos y un bebé que nació en julio pasado.
“Ella ni siquiera perdió un año escolar, nadie pensaría que tuvo rabia”, destacó el médico.
¿Qué ha pasado con los otros pacientes tratados?
Willoughby reconoce que con el tiempo han perfeccionado la técnica porque ya conocen mejor cómo se comporta la enfermedad durante el tratamiento. Aunque cada paciente es diferente, sí hay algunas señales clínicas comunes en determinados días y que van dictando la pauta de cómo proceder.
“Tenemos el protocolo abierto en Internet para cualquier equipo médico en cualquier lugar del mundo y estamos dispuestos a colaborar con cualquier sitio para ayudar a salvar vidas. Es más fácil que se tenga acceso a través de Internet a que me escriban un correo, a veces desde poblados en otro huso horario y yo les responda el correo dos días después. Eso puede ser demasiado tarde. La tecnología es gran aliada, estoy a través de Whatsapp, Hangouts y otros métodos de mensajería para quien lo necesite”, dijo el especialista.
La supervivencia con el protocolo Milwaukee en este momento es del 25%, pero puede ir en aumento.
“Cuando yo era estudiante de Medicina en los años 60, muy pocos niños se salvaban de leucemia. Había toda una discusión de si era justo someter a los menores a ese tratamiento. Ahora, esa cura llega al 80%, es la misma técnica de hace unos años, pero ya se conoce mejor cómo reacciona el cuerpo y cómo puede irse adaptando. Lo mismo pasará con esto. Confío en que llegaremos al 85%", recalcó.
¿Cuál es la calidad de vida de quienes sobreviven? Esto es algo que intriga a Willoughby, pues no hay pacientes con “efectos medios”.
“Las personas o tienen una funcionalidad de más del 90% y llevan una vida normal y pocos sospecharían que tuvieron rabia, o más bien están en un estado crítico, vegetativo y con muchas lesiones cerebrales. En cada grupo hay un 50% de sobrevivientes, no sabemos por qué solo hay resultados extremos, eso es raro en la biología y en la medicina”, expresó el infectólogo.
¿Qué hace falta para mejorar la supervivencia y la calidad de vida de los sobrevivientes? Willoughby indica que es un virus que aún tiene más preguntas que respuestas “como todo en la vida”.
Para el especialista hay algo clave que hace falta en su protocolo: un antiviral que pueda atacar directamente a este patógeno.
“Hay algunas posibles opciones de antivirales, pero en estado experimental o que ya existen, pero no se han utilizado para tratar rabia humana y por eso necesitan estudiarse. Estamos viendo la posibilidad de negociar uno de estos antivirales para darle al paciente costarricense, es algo que estudiamos. El costarricense está en manos de muy buenos médicos”, concluyó.
