La razón de la crisis de fallecimientos por covid-19 en Europa se debe principalmente a la falta de equipos médicos para atender a la ola de pacientes enfermos que presentan neumonías bilaterales. La mayoría de muertes de personas mayores y/o con otras enfermedades crónicas además del covid-19 es, precisamente, porque las personas se ahogan producto de estas neumonía.
Aquí te explicamos qué pasa en el cuerpo durante los casos graves de neumonía bilateral que reportan los medios de comunicación y sistemas de Salud en Italia, España, Francia y Estados Unidos, y por qué la adquisición de ventiladores pulmonares se ha vuelto de vital importancia en el mundo.
¿Qué es la neumonía bilateral y cómo afecta a las personas enfermas?
Vamos de lo básico a lo menos básico.
Este es el recorrido del aire que respiramos en 4 pasos:
1-- Necesitamos oxígeno para vivir. En el aire hay una cantidad vital de oxígeno. Respiramos para que este oxígeno entre ininterrumpidamente en nuestro organismo y para que salga el dióxido de carbono de nuestro organismo. La respiración es un proceso automático; involuntario.
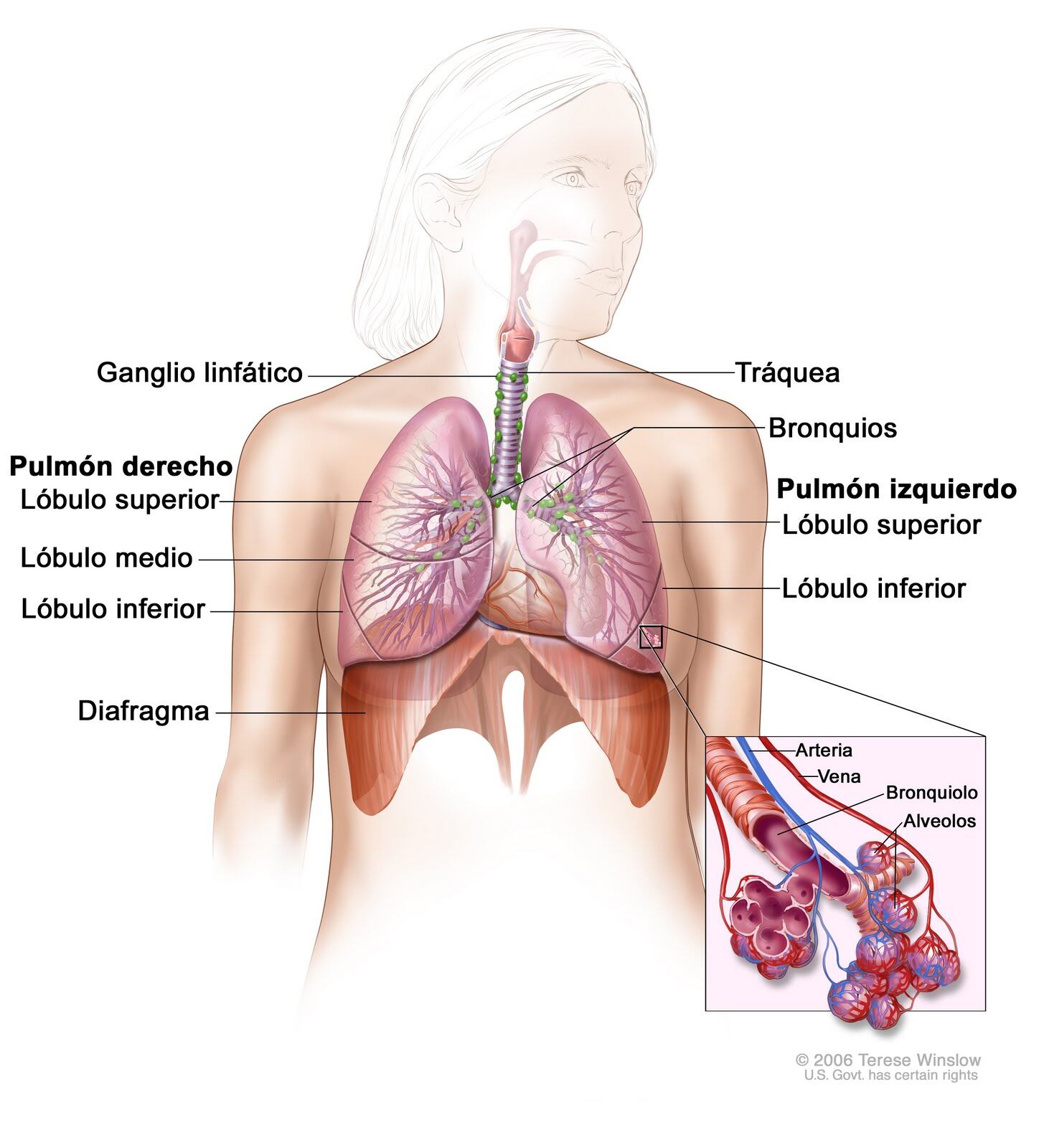
2-- Al inspirar, el aire entra a la nariz, donde inmediatamente se calienta, se humedece y se limpia. Pasa por la faringe, llega a las amígdalas, que son como un filtro, y continúa su camino por la laringe, por la tráquea, y aquí se divide en dos bronquios, que a su vez se conectan a los pulmones.
3-- En los pulmones, los bronquios se ramifican (imaginá la rama de un árbol, con ramina más chiquitas en los extremos) y terminan en los alvéolos pulmonares, que son como el punto de peaje o la frontera donde se efectúa el paso de oxígeno desde el aire a la sangre y el paso del dióxido de carbono (gas de desecho), desde la sangre al aire.
Recordá bien estos alvéolos pulmonares, porque son nuestro protagonista para lo que sigue.
4-- En el aire hay apenas un 21% de oxígeno (O2), un 0,03% de dióxido de carbono (CO2) y un 78% de nitrógeno (N). Por esto es vital que nuestro sistema respiratorio funcione perfectamente: para filtrar bien ese 21% de oxígeno hasta nuestra sangre.
Neumonía:
Es una infección de uno o de los dos pulmones, en la que estos órganos se inflaman y se dificulta la circulación del oxígeno a la sangre. La infección ocurre por microorganismos como un virus, una bacteria, un hongo o por el nuevo coronavirus SARS-CoV-2, el que causa la enfermedad covid-19.
La neumonía puede ser de gravedad leve, media, hasta potencialmente mortal. Suele ser más grave en bebés e infantes menores de dos años, en personas mayores de 60-65 años, o en personas con problemas de salud o sistemas inmunitarios debilitados.
Algunos síntomas comunes de una neumonía son estos:
--Fiebre alta
--Escalofríos
--Tos con flema que no mejora o que empeora
--Dolor de pecho al respirar o toser
Una neumonía bilateral es cuando la infección afecta a los dos pulmones en simultáneo. La gran mayoría de fallecimientos por covid-19 presentan eso mismo: una neumonía en los dos pulmones que un sistema inmunitario debilitado no logra defender.
Según la médica neumóloga Wing Ching Chan Cheng, cuando una infección afecta a un solo pulmón, el otro pulmón ayuda a oxigenar. De hecho, podemos vivir con un solo pulmón. Pero si tenemos los dos llenos afectados, la salud se compromete sobremanera.
En 6 pasos, así nos explica la doctora Chan Cheng lo que ocurre en nuestro cuerpo con una neumonía bilateral:
1-- El nombre técnico de esta neumonía bilateral es síndrome de distrés respiratorio de adulto.
2-- ¿Recordás los alvéolos pulmonares? Pues con este síndrome el sistema inmunitario llena los alvéolos de líquido y de células inflamatorias para tratar de combatir al virus, bacteria, hongo o microorganismo que nos invade. El problema es que impide que el oxígeno circule bien hasta nuestra arterias.
3-- El otro problema es que, según explica la neumóloga Chan, la neumonía normal puede ser en un lóbulo o más de un uno, pero con este coronavirus los casos son de complicaciones en los cinco lóbulos pulmonares. (Los lóbulos son las partes de los pulmones. El pulmón derecho tiene tres lóbulos -superior, medio, inferior- y el pulmón izquierdo tiene dos lóbulos -superior, inferior. El derecho es un poquito más grande que el izquierdo).
4-- Normalmente, un ser humano respira un 21% de oxígeno en el aire abierto.
5-- Con una complicación respiratoria que tapa los alvéolos en todas las partes de los dos pulmones, una cánula o máscara especial se logra que al paciente le llegue un 50% de oxígeno.
6-- Con un respirador pulmonar hospitalario, se puede garantizar hasta un 100% de oxígeno para el paciente. Una persona enferma con este síndrome casi no recibe oxígeno con el aire normal porque sus alvéolos están tapados. Del 21% de oxígeno del aire casi no entra nada a la sangre. El ventilador, que provee un 100% de oxígeno directamente, logra que por los huequitos alveolares donde no hay líquido ni células de defensa, se cuele suficiente oxígeno para mantener a la persona viva mientras los pulmones se desinflan y se atienden los síntomas.
“Cuando se desinflama y logra disminuir la cantidad de células inflamatorias y líquido dentro de sus alvéolos, entonces la persona ya puede respirar poco a poco”, explica la neumóloga Chan Cheng. “Pero lo que también se ha visto es que este síndrome hace que el pulmón esté como endurecido, entonces está rígido y le cuesta más distenderse. El ventilador ayuda a meter presión para que el oxígeno logre llegar. Las personas se están muriendo ahogadas. Esa es la crisis”.
Chan Cheng explica que cuando alguien tose y bota flemas verdes o amarillas, lo que vemos son el montón de células inflamatorias.
“Los leucocitos son los que dan el color amarillento/verdoso en la flema. La salida de esas secreciones es tratar de eliminar al invasor. Pero si vos estás debilitado y tenés un sistema inmune que no es apto, como pasa con los diabéticos, con los pacientes con enfermedades crónicas como cáncer en quimioterapia, lo que pasa es que las células inflamatorias no se defienden bien. Las bacterias y los virus pueden crecer más fácilmente”, detalla la especialista.
El problema: podemos quedarnos sin suficientes ventiladores
El problema es que estos ventiladores cuestan entre $25.000 y $50.000.
En Costa Rica, según datos de la Caja Costarricense de Seguro Social (CCSS) publicados en DelfinoCR, hay 419 ventiladores mecánicos y 20 ventiladores mecánicos de traslado a disposición actualmente.
El pasado 19 de marzo, la Contraloría autorizó a la CCSS la compra directa de equipos médicos por $9,4 millones. Los equipos son:
--200 ventiladores pulmonares mecánicos ($34.500 cada uno)
--384 bombas de difusión ($1.525 cada una)
--2 camillas para cadáveres ($2.100 cada una)
Y anteriormente se había aprobado la compra directa por $4,2 millones para obtener estos equipos:
--88 ventiladores pulmonares
--2 videolaringoscopios
--1 equipo de rayos X portátil
--8 kits de diagnóstico
--88 aspiradores de secreciones
--88 carritos de transporte para material radioactivo o biológico peligroso
--22 termómetros infrarrojos
El problema de escasez de ventiladores es mundial. No es que los países tenían poquitos de estos equipos, sino que nadie estaba preparado para una emergencia como esta.
En Estados Unidos, por ejemplo, se estima que hay entre 70.000 y 120.000 ventiladores pulmonares. En el medio Now This hicieron este estimado de contagios:
Si el 40% del país se contagia de covid-19 pero únicamente un 5% de los contagiados se agravan por la enfermedad, el país necesitaría unos 7.5 millones de ventiladores pulmonares. Los que están disponibles resultarían ser poquísimos.
Para atender la emergencia en ese país, empresas automovilísticas como GM, Tesla y Ford han comenzando a fabricar ventiladores para hospitales. Obtuvieron luz verde del Gobierno este mismo domingo 22 de marzo.
“En este momento todo el mundo quiere más ventiladores. La CCSS logró conseguir unos en corto plazo. La mayoría de esas empresas son alemanas, europeas, y ellos le dan prioridad a sus países”, comenta la neumóloga Chan Cheng. “En Italia se están muriendo unas 600 por día. Imagínese cuántos ventiladores se necesitan”.
En el norte italiano, donde la crisis es más aguda y donde el país es más desarrollado; equipado con mejores hospitales, los médicos deben tomar la decisión de desconectar a pacientes de ventiladores para atender a otros que tienen más opciones de sobrevivir.

“La saturación de servicios de salud se da porque las personas no usan bien sus tratamientos”
Como todos debemos saber a estas alturas, aunque la mayoría de infectados por el covid-19 no sufre afectaciones de mayor riesgo por tener sistemas inmunes que funcionan bien, la enfermedad sí puede desarrollar complicaciones graves de salud y hasta la muerte para personas que cumplan los siguientes criterios:
-Personas mayores de 60 años
-Diabéticas
-Cardiópatas
-Hipertensos
-Con padecimientos pulmonares
-Con cancer
-Con alguna enfermedad que comprometa el sistema inmunológico
18.250 personas han fallecido por covid-19 de un total de 410.000 casos para este martes 24 de marzo. Y los datos no paran de subir.
La neumóloga Chan Cheng, con treinta años de experiencia en Costa Rica en el Hospital México, la Clínica Bíblica y ahora en la gerencia médica, en la Comisión Respiratoria de la CCSS, asegura que en el país los pacientes con enfermedades crónicas usan muy mal sus tratamientos.
“Se controlan muy mal. Si tienen medicamentos de tres veces al día, lo usan dos veces al día o una vez o no lo usan del todo. Porque si se sienten bien dejan de tomarlo. Y uno por más que los regañe y por más que los eduque, eso es difícil”, lamenta Chan.
“No hacen caso. Más ahora que todos están recluidos en sus casas. ¿Cuántos medicamentos no están siendo retirados en las farmacias? Si tienen miedo de ir, que envíen a alguien por ellos, pero tienen que tratarse bien. No sabemos cuánto va a durar esto (la crisis por el covid-19)”.
El llamado es vital para que la población más vulnerable ante el covid-19 se encuentre lo más sana posible mientras el país confronta la emergencia.
Estos son datos que nos provee la neumóloga para tener perspectiva de la cantidad de personas que podrían agravarse si son infectadas por el nuevo coronavirus:
--15% de las personas que fuman en Costa Rica tienen bronquitis crónica o enfisema
--Alrededor de 1 / 5 de la población adulta del país es asmática
--Un 15% de la población es diabética
“Cuánta gente hay que ha fumado, que es obesa, con colesterol alto, presión alta, diabetes, que no hacen ejercicio. Todos son factores que contribuyen que yo pueda tener una cardiopatía crónica. Entre mayor es usted, hay mayor prevalencia de complicaciones como estas”, advierte Chan.
Listo. Ya sabés. Tomate tu tratamiento con responsabilidad y asegurate que las personas que viven con vos también lo hagan.
Cuidémonos mucho.
